Las Patologías Anorrectales
- Dr Anchante - Médico Cirujano General Laparoscópico
- 27 dic 2020
- 11 Min. de lectura
Actualizado: 17 nov 2022
Introducción
Las quejas anorrectales son comunes: las quejas mas frecuentes relacionadas: hemorroides, fisura anal ,fistula anal, abscesos anales, prolapso anal.
Como desafíos adicionales, muchos diagnósticos anorrectales comparten síntomas similares, y las afecciones anorrectales benignas comparten síntomas comunes con los cánceres de ano y recto motivos por los cuales una evaluación exhaustiva es fundamental para hacer el diagnóstico correcto.Las quejas anorrectales son comunes: las quejas mas frecuentes relacionadas: hemorroides, fisura anal ,fistula anal, abscesos anales, prolapso anal.
Historial del paciente.
En primer lugar, el cirujano general debe obtener antecedentes de hemorragia anorrectal, dolor anorrectal o perianal, drenaje perianal, prurito anal o prolapso de tejido a través del orificio anal. La respuesta del paciente ayudará a orientar la evaluación posterior.
Además, se deben discutir los hábitos intestinales del paciente, incluido el número promedio de evacuaciones intestinales por día, la necesidad de un esfuerzo moderado o severo para defecar, el número promedio de minutos requeridos por episodio defecatorio, la rutina de limpieza y cualquier régimen intestinal del paciente.
También se debe preguntar al paciente acerca de la pérdida de peso no intencional, los cambios en los hábitos intestinales y la distensión abdominal o dolor abdominal recurrente. Se debe preguntar a los pacientes con dolor abdominal recurrente y / o diarrea sobre antecedentes familiares de enfermedad inflamatoria intestinal.
Independientemente de la edad, los pacientes deben ser interrogados sobre exámenes endoscópicos previos del intestino grueso (sigmoidoscopia o colonoscopia). El hecho de que el paciente haya tenido una colonoscopia reciente puede ajustar el grado de preocupación del examinador con respecto a la posible etiología maligna de la hemorragia anorrectal.
Examen Físico.
Teniendo presente que muchas enfermedades anorrectales benignas y malignas se presentan con síntomas similares, lo que hace que el examen físico sea fundamental para proporcionar un diagnóstico y dirigir evaluaciones adicionales.
Anatomía y terminología : si bien no se requiere una comprensión detallada de la anatomía anorrectal para realizar un examen anorrectal adecuado, es útil comprender cierta terminología anatómica.
El canal anal representa los 3,5 a 4 cm distales del tracto digestivo.

Está separada en dos mitades por la línea dentada, cada mitad con un origen embrionario distinto, creando una histología distinta y una inervación distinta. La mitad distal del canal anal está revestida con una forma modificada de piel denominada anodermo, que recibe inervación somática, lo que hace que el tejido del canal anal distal a la línea dentada sea sensible a los estímulos dolorosos. El canal anal proximal a la línea dentada está revestido con epitelio columnar, que es similar a la mucosa del recto adyacente. El canal anal proximal recibe inervación autónoma, lo que hace que el tejido se vuelva insensible a los estímulos dolorosos (y es la base para que la ligadura de las hemorroides internas con banda elástica sea un procedimiento tolerable para los pacientes no sedados).
●Las lesiones que no son completamente visibles al separar las mejillas de los glúteos se denominan adecuadamente lesiones anales .
●Si una lesión puede visualizarse completamente con separación de las mejillas glúteas, y si está dentro de los 5 cm del orificio anal, esta lesión se clasificaría como lesión perianal .
●Cualquier lesión a más de 5 cm del ano se consideraría una lesión cutánea no relacionada con patología anorrectal.
El recto es la continuación del colon sigmoide que conduce al canal anal . El límite entre el recto y el canal anal generalmente se determina por vía endoscópica.

Colocación del paciente : el examen anorrectal en el consultorio se realiza mejor en la posición de "navaja boca abajo", que no solo proporciona una visualización óptima, sino que también alinea la lateralidad del examinador con el paciente.
Sin embargo, muchos consultorios médicos no cuentan con una mesa de examen exclusiva que permita a los pacientes asumir esta posición. En ese escenario, la posición de decúbito lateral es una alternativa aceptable para un examen anorrectal despierto en todos los pacientes excepto en los más obesos.
Examen anorrectal completo : un examen anorrectal completo consiste en inspección, examen rectal digital, anoscopia / proctoscopia y endoscopia. Las primeras tres partes generalmente se pueden lograr en cualquier entorno de oficina; la endoscopia (es decir, sigmoidoscopia o colonoscopia) requiere equipo o personal adicional.
Inspección : el médico debe primero separar suavemente las nalgas para visualizar la piel perianal (el perímetro de 5 cm que rodea el orificio anal). El examinador debe señalar cualquier lesión macroscópica relacionada con cáncer anal, abscesos perianales y / o fístulas anales o hemorroides externas. También debe registrarse cualquier otra lesión cutánea discreta (p. Ej., Excoriación cutánea, condiloma), incluida su ubicación anatómica y la distancia al orificio anal.
Tacto rectal - Un examen rectal digital se debe realizar con una lubricación adecuada, y el médico debe comunicar al paciente durante el examen para optimizar la comodidad del paciente y el cumplimiento.
Un tacto rectal puede evaluar cualquier masa en el canal anal o el recto inferior o una estenosis secundaria a cirugías previas o enfermedad de Crohn. Ni la anoscopia ni la proctoscopia pueden reemplazar un examen anorrectal digital, ya que el canal anal distal es difícil de visualizar con un endoscopio de visualización de extremo y la introducción de un instrumento puede ocultar una lesión distal que el instrumento está tratando de detectar. Estas lesiones distales se detectan mejor mediante el tacto rectal.
Si se sospecha una fisura anal por inspección o por dolor a la palpación al insertar la punta de un dedo enguantado, el tacto rectal debe posponerse hasta la cicatrización, ya que provocaría innecesariamente el dolor anal del paciente.
Además de evaluar las anomalías palpables, el examen digital anorrectal también permite una evaluación general de la función del suelo pélvico y del esfínter anal, que puede ser útil en pacientes con quejas de estreñimiento y / o evacuación anorrectal incompleta.
●Tanto el tono del esfínter anal en reposo como el voluntario pueden evaluarse mediante un tacto rectal, este último indicando al paciente que "apriete" el esfínter anal externo como lo haría mientras se resiste al impulso de defecar o aplanar.
●El músculo puborrectal puede identificarse mediante palpación en la unión anorrectal y, en pacientes con anomalías funcionales del suelo pélvico, la palpación de este músculo a menudo reproduce una forma más leve de las quejas de dolor o presión pélvicas que presenta el paciente. Con el dedo de exploración en esta ubicación, una maniobra de Valsalva por parte del paciente, como ocurre durante la defecación, debe producir relajación del músculo puborrectal, con el músculo moviéndose hacia el sacro. La ausencia de relajación, o contracción paradójica, puede notarse en condiciones funcionales del suelo pélvico. Además, la misma maniobra de Valsalva debe asociarse con la relajación del esfínter anal interno; La contracción paradójica de este músculo puede ser una indicación de disinergia del esfínter anal.
Anoscopia o proctoscopia : se debe realizar una anoscopia o proctoscopia rígida cuando se dispone de instrumentos y proveedores capacitados. Los instrumentos que ofrecen la mejor visualización tienen fuentes de luz integradas, algunas de las cuales funcionan con baterías (portátiles). Idealmente, el paciente debe colocarse en una posición de navaja boca abajo para un examen superior de la piel perianal y una mayor facilidad de introducción del instrumento, aunque la posición de decúbito lateral también es adecuada. Para comodidad del paciente, el instrumento debe lubricarse abundantemente antes de la inserción, preferiblemente con lubricante tibio.
Una anoscopia es útil para evaluar condilomas anales, neoplasias anales, hemorroides internas y fisuras anales. Una proctoscopia rígida es apropiada para identificar la ubicación de neoplasias rectales, así como para evaluar proctitis.
Si se sospecha una fisura anal por inspección o intento de examen digital, la anoscopia o la proctoscopia deben posponerse hasta que cicatrice, ya que provocaría innecesariamente el dolor anal del paciente.
Endoscopia : un examen anorrectal no está completo sin una endoscopia. Los médicos nunca deben suponer que el sangrado anal es secundario a enfermedades anorrectales benignas (p. Ej., Hemorroides), lo que podría llevar a un diagnóstico erróneo de cáncer colorrectal.
Se recomienda que para cualquier paciente con sangrado anal, se lleve a cabo y se documente una discusión sobre la endoscopia. Para las quejas de sangrado anorrectal o dolor abdominal, se prefiere una colonoscopia a la sigmoidoscopia porque enfermedades como los pólipos colorrectales y los cánceres de cualquier parte del intestino grueso pueden causar estos síntomas. Si un paciente se ha sometido a una colonoscopia reciente y / o si las quejas del paciente están aisladas en la pelvis (p. Ej., Dolor pélvico), puede ser adecuado un examen endoscópico más limitado, como una sigmoidoscopia.
Examen bajo anestesia : los pacientes con frecuencia están ansiosos por el examen anorrectal despierto, y las experiencias pasadas con exámenes anorrectales físicamente dolorosos contribuyen con frecuencia a esta aprensión. Por lo tanto, si el proveedor no puede realizar un examen completo o si se requieren ciertas pruebas invasivas (p. Ej., Biopsia), puede ser más prudente realizar el examen bajo anestesia en un quirófano.
Diagnostico diferencial basado en síntomas.
DOLOR : el médico especialista debe aclarar primero si el dolor es perianal o anal y, si es perianal, la ubicación exacta del dolor.
Dolor perianal
Dolor perianal generalizada - generalizada dolor perianal puede ser causada por prurito anal, especialmente cuando la piel perianal aparece macroscópicamente normal o con cambios mínimos, ya que el prurito anal se refiere a la hipersensibilidad de los nervios cutáneas en contraposición a cambios en la piel.
El dolor localizado perianal - localizada malestar perianal puede estar relacionada con el trauma de la piel, hemorroides externas, absceso perianal, o neoplasias perianales. Los condilomas perianales no causan molestias.
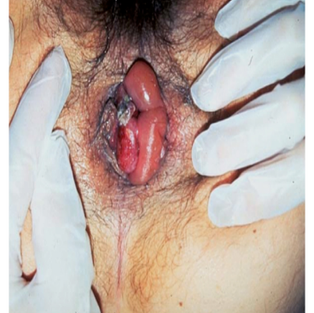
●Las HEMORROIDES externas trombosadas son una causa muy común de dolor perianal localizado. Su aparición establece el diagnóstico, con lesiones perianales agrandadas y sensibles que podría causar ulceración de la piel suprayacente y / o extruir el coágulo.
Foto hemorroides
Si se evalúa al paciente dentro de las 72 horas posteriores a la trombosis, el cirujano general puede considerar una incisión al lado de la cama y una trombectomía, aunque esta intervención se asocia con el riesgo de recurrencias. Si los pacientes se presentan después de 72 horas, generalmente se evita la intervención quirúrgica, ya que el malestar del paciente pronto comenzará a mejorar notablemente. Independientemente del momento de presentación, si se observa piel no viable con hemorroides externas trombosadas, se requiere una tratamiento quirúrgica urgente.
●Los ABSCESOS PERIANALES pueden generar malestar perianal, a menudo asociado con otros síntomas como fiebre o drenaje perianal. El examen físico frecuentemente revela eritema de la piel suprayacente, con o sin induración y / o fluctuación. Para la mayoría de los abscesos perianales, se requiere urgentemente un procedimiento de incisión y drenaje.

Dolor en el canal anal : el malestar que surge dentro del canal anal puede estar relacionado con una fisura anal, cáncer anal o ulceración anal causada por infecciones de transmisión sexual. Las hemorroides internas generalmente no causan dolor anal.
●Debe sospecharse una FISURA ANAL en pacientes que se quejan de dolor anal intenso pero que no tienen una fuente perianal visible de malestar. El dolor de una fisura anal puede ser constante, pero se agrava aún más con la defecación. En tales pacientes, la palpación digital suave del borde anal (la piel que rodea el orificio anal) en la línea media anterior o posterior puede identificar un punto sensible, lo cual es suficiente para establecer un diagnóstico provisional . En estas circunstancias, debe evitarse la inserción completa de un dedo de exploración o un anoscopio. En una o dos visitas subsiguientes (cuatro a ocho semanas), se puede realizar un examen rectal / anoscopia digital a intervalos una vez que el dolor anal del paciente haya mejorado o se haya resuelto con tratamiento médico.

●Los CÁNCERES ANALES pueden producir síntomas similares a los de una fisura anal, lo que exige que se realice un examen anal digital como parte de la evaluación, aunque no necesariamente en el encuentro inicial cuando el dolor puede hacer que un examen digital sea insoportable.
SANGRADO : el sangrado es una queja común en pacientes con problemas anorrectales.
●El sangrado del canal anal puede ser secundario a enfermedades que incluyen fisuras anales, hemorroides internas (las hemorroides externas generalmente no son una fuente de sangrado excepto cuando están trombosadas y extruyendo un coágulo) o neoplasias anales.
•Un examen anorrectal digital puede detectar neoplasias palpables en el canal anal.
•Una anoscopia es útil para evaluar hemorroides internas agrandadas o sangrantes.

•Si el sangrado se acompaña de dolor anal intenso provocado por la defecación, puede haber una fisura anal.
●Nuevamente, es importante recordar que sin una colonoscopia, no se puede excluir definitivamente una malignidad en el intestino grueso. Por lo tanto, todos los pacientes que presenten hemorragia anorrectal deben someterse a una colonoscopia de diagnóstico, a menos que exista una razón de peso para omitir este examen (como una colonoscopia dentro de los tres a cinco años, y preferiblemente con esta colonoscopia previa realizada cuando el paciente ya estaba experimentando sangrado). La edad adulta joven no es una razón confiable para omitir una colonoscopia en estas circunstancias. Teniendo presente que la incidencia de cáncer colorrectal está aumentando en pacientes menores de 50 años.
PROLAPSO DE TEJIDO : los pacientes pueden quejarse de un "bulto" en el ano que está presente de forma continua o "aparece y desaparece". Los pacientes que se quejan de prolapso de tejido del canal anal con mayor frecuencia tienen hemorroides internas prolapsadas o prolapso rectal. Uno de los métodos más fiables para distinguir los dos implica al paciente sentado en un inodoro en la clínica, esforzándose como lo haría durante el acto de defecar en un intento de reproducir el síntoma para que el clínico lo visualice.
●El PROLAPSO RECTAL tiene una apariencia distinta, y el recto prolapsado a menudo muestra pliegues concéntricos que involucran tejido que ocupa la circunferencia del canal anal.
●Las HEMORROIDES INTERNAS PROLAPSADAS a menudo aparecen en "grupos" que se encuentran predominantemente dentro de los cuadrantes que rodean el orificio anal (imagen 8). El tejido tiene un aspecto muy distinto al de la mucosa rectal y, si el prolapso es crónico, el tejido puede mostrar un aspecto más grueso, escamoso y casi verrugoso debido a la metaplasia escamosa. Las hemorroides internas prolapsadas pueden reducirse espontáneamente o requerir una reducción manual. En los casos más graves, las hemorroides internas prolapsadas pueden ser irreductibles. Es muy probable que los pacientes con hemorroides internas agrandadas también tengan algún grado de agrandamiento hemorroidal externo, y dado que las hemorroides internas y externas están separadas sólo unos pocos centímetros, puede ser difícil distinguir las hemorroides internas prolapsadas de las hemorroides externas .
Las pacientes jóvenes y / o nulíparas pueden desarrollar hemorroides internas con prolapso o prolapso rectal debido al estreñimiento crónico. El esfuerzo al defecar puede causar neuropatía pudendo por estiramiento, que puede hacer que el canal anal se abra más de lo normal. Esto puede permitir que el tejido del canal anal, incluidas las hemorroides internas, prolapsen momentáneamente o den la sensación de prolapso. En tales pacientes, el tratamiento debe centrarse en el estreñimiento subyacente.
PRURITO : el prurito anal es quizás el síntoma más difícil de tratar, ya que con frecuencia se asocia con causas idiopáticas. Se debe preguntar al paciente sobre la lateralidad y la ubicación exacta de los síntomas, aunque el prurito es a menudo un síntoma circunferencial generalizado. Aunque los pacientes a menudo se quejan de prurito, ardor o irritación intensos, la piel perianal con frecuencia parece muy normal. Esta discrepancia entre los síntomas y los hallazgos físicos refleja la hipersensibilidad cutánea en el contexto del prurito anal idiopático.
DRENAJE PERIANAL - drenaje perianal puede ser causada por LA FÍSTULA ANAL, INCONTINENCIA FECAL, y otras condiciones de la piel tales como QUISTE PILONIDAL, HIDRADENITIS PERIANAL, y QUISTES PERIANAL EN PIEL(por ejemplo, quiste sebáceo).
●La fístula anal puede producir un drenaje purulento o serosanguinoso. La presencia de una fístula anal se asocia con una abertura discreta nodular dentro de la piel perianal. Cualquier síntoma asociado, como eritema, induración o fluctuación, debe notarse ya que las fístulas que no drenan adecuadamente pueden conducir a la formación de abscesos.

●La incontinencia fecal, si implica predominantemente una secreción mucoide, puede ser descrita por los pacientes en términos similares a los que se ajustan a una fístula anal. El examen en este contexto no revelaría evidencia de una fístula anal, pero disminuyó el tono del esfínter en reposo.
●Las enfermedades pilonidales suelen presentarse con síntomas de dolor y / o drenaje . Sin embargo, el drenaje de un quiste pilonidal generalmente se puede rastrear hasta la hendidura glútea en lugar de la zona perianal.

●La hidradenitis perianal puede producir un drenaje perianal purulento o sanguíneo. Esta enfermedad también se caracteriza por molestias, tanto por inflamación crónica como por formación de abscesos locales que pueden requerir incisión y drenaje. La hidradenitis se puede diagnosticar por la presencia de formación del tracto sinusal subcutáneo, a menudo con un sistema de arborización de tractos.

●Otras lesiones cutáneas perianales, como los quistes sebáceos, pueden asociarse con drenaje si se infectan de forma secundaria. Al igual que en otras áreas del cuerpo, los quistes sebáceos en el área perianal se asocian con un área bien circunscrita, a menudo elevada, que puede mostrar un punto central .

Luego de este preámbulo se detallara las patologías perianales mas frecuentes :
Hemorroides, Fisura Anal, Fistula Perianal, Absceso perianal.
.






Comments